- Grupo Emer
- Boletín Anestesia y Monitorización Veterinaria
- 0 likes
- 3503 views
- 0 comments
- Tags: oximetria, oxigrama, veterinaria, anestesia, monitorizacion
Consiste en la medición de forma continua de la concentración de O2 en el circuito anestésico. Representado gráficamente genera un trazado de la medición instantánea de la concentración de oxígeno en el circuito paciente, tanto en la inspiración como en la espiración. En condiciones estables intraoperatorias, la curva del O2 (oxigrama) representa una imagen opuesta al capnograma ya que la cinética de estos gases es contraria (el O2 entra al organismo mientras que el CO2 sale del mismo).
Existen diferentes tipos de sensores de oxígeno en función del método de medición. Los más empleados son los paramagnéticos junto con un capnógrafo de tipo flujo lateral o “sidestream”. En el caso de Mindray, los módulos de gases que presentan monitorización del O2 utilizan esta tecnología. Una de las grandes ventajas que presentan son la ausencia de mantenimiento.
Los sensores de tipo “paramagnético” se basan en la fuerte propiedad magnética del oxígeno: Una muestra del gas anestésico se transporta a una celda donde se aplica un campo electromagnético de forma intermitente. Las moléculas de oxígeno responden al mismo causando una diferencia de presión, expresada en %. El tiempo de respuesta es de unos pocos milisegundos (150 aproximadamente) lo que permite un registro continuo durante la inspiración y la espiración.
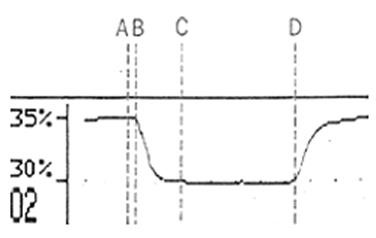
Las distintas fases del oxigrama representadas en la figura son:
Comienzo de la espiración. Es el gas que proviene del circuito anestésico y del espacio muerto anatómico. Contiene una concentración de oxígeno igual a la fracción inspirada de oxígeno (FiO2) ya que no ha sufrido intercambio gaseoso.
Mezcla de gas perteneciente al espacio muerto alveolar y anatómico.
Fase meseta que corresponde al gas alveolar durante la espiración. El punto más declive antes del inicio de la inspiración es la fracción espirada de oxígeno (EtO2), y se aproxima a la concentración alveolar de oxígeno.
Inspiración, se produce un ascenso en la curva del oxigrama. El punto más alto de la meseta corresponde a la FiO2.
A diferencia del CO2, existe una cantidad de oxígeno limitado de reserva, de forma que los cambios en la ventilación, perfusión y captación del oxígeno producen cambios rápidos en el EtO2. Esto convierte a la determinación del EtO2 en una herramienta muy sensible para la detección precoz de situaciones como la hipoventilación, hiperventilación, desconexión del sistema respiratorio, apneas y asincronías paciente-ventilador.
De la diferencia entre las dos fracciones (FiO2-EtO2) será la capacidad de captación de O2 que ha tenido el organismo (CpO2) y conocer así el consumo de O2 del organismo, ya que los mamíferos no presentan capacidad de almacenar O2.
Además de la detección de eventos adversos durante la ventilación mecánica, la monitorización del oxígeno permite guiar la realización de maniobras como la preoxigenación. La determinación del EtO2 permite conocer la efectividad y la duración de estas maniobras. Se considera una preoxigenación correcta cuando obtenemos valores de EtO2 de 90% respirando FiO2 1,0.
Análisis de los gases anestésicos… ¿Para qué sirven?
De forma genérica, el efecto de cualquier agente anestésico sistémico se consigue al alcanzar éste una determinada concentración en sangre y por consiguiente a nivel cerebral. Cuando realizamos el mantenimiento anestésico mediante anestésicos inhalatorios, necesitamos igualmente alcanzar una concentración en sangre del fármaco que estemos vaporizando (isofluorano o sevofluorano).
En relación con esto se estableció el concepto de CAM o Concentración Alveolar Mínima y que se corresponde con, aquella concentración que es capaz de conseguir la inmovilidad en el 50% de la población estudiada, a la cual se somete a un estímulo doloroso determinado y en condiciones experimentales determinadas.
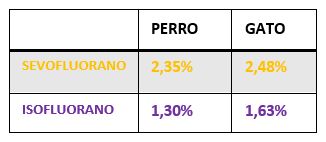
Esta concentración va a variar en función de diferentes factores:
- Temperatura: la hipotermia disminuye la CAM, aproximadamente un 2-5% por cada grado de temperatura
- Edad: en general, la CAM es mayor en pacientes jóvenes y va disminuyendo con la edad. Algunos estudios en humana describen una disminución de un 6% por cada aumento de 10 años de vida.
- Concentración iónica: más representativo en humanos. En perros parece que las variaciones iónicas no varían de forma significativa la CAM
- Presión: aunque con poca relevancia clínica, el aumento de presión hidrostática aumenta las dosis de todos los anestésicos en general, aumentando también la CAM.
- Patologías concurrentes: determinadas patologías (problemas neurológicos, por ejemplo) pueden disminuir la CAM, aunque suele ser más marcado en procesos agudos.
- Combinación de fármacos: el uso combinado con otros fármacos puede disminuir la CAM al tener efecto sumatorio o incluso sinérgico sobre el SNC.
Los fármacos inhalatorios más utilizados en nuestro ámbito se presentan de forma líquida y se vaporizan por el paso de una fuente de gas fresco por el vaporizador, siendo esto necesario para conseguir el efecto deseado a nivel del sistema nervioso central.
Para ello, al pulmón llega desde el circuito anestésico una determinada presión parcial inspiratoria (Pi) del fármaco “diluido” en el gas fresco (ya sea oxígeno o mezcla de aire y oxígeno). Ya en el alveolo, el anestésico atraviesa la membrana alveolocapilar y pasa a la sangre, distribuyéndose por el organismo. Pasado un cierto tiempo para que vaya aumentando la concentración, alcanza la presión parcial cerebral (Pcerb) a la que se conseguirá el efecto anestésico deseado y que será característica de cada fármaco, al igual que el tiempo hasta que se consigue. Durante la anestesia, en el equilibrio ideal, se establece un gradiente de presiones parciales del anestésico, de manera que todos los tejidos tienden a igualar su presión parcial con la presión parcial alveolar (PA), la cual se corresponderá con la presión del agente inhalatorio en el alveolo y que, en condiciones ideales y con el paso de un determinado tiempo (constante de tiempo) se corresponderá con la concentración administrada por el anestesiólogo.
Así, si controlamos la PA controlamos de manera indirecta la Pcerb, pudiendo determinar con ella y de forma teórica, la rapidez de inducción y recuperación anestésicas de un determinado agente anestésico, siendo las variaciones ya determinadas por las características individuales de cada paciente. Estas características explican la necesidad inicial tras la intubación, de aumentar el flujo de gas fresco, e incluso si queremos más rapidez, aumentar la concentración inspirada del agente anestésico, para conseguir el punto de equilibrio y llegar más rápidamente a la concentración alveolar del paciente. Esto es lo que podríamos denominar como “inducción gaseosa”. Aunque el concepto de CAM en la práctica clínica no se presenta muy útil en sí mismo ya que hay muchos factores que influyen, además de corresponder únicamente con la respuesta negativa del 50% de la población estudiada y en unas condiciones concretas; conocer la concentración de gases anestésicos e integrarlo con el resto de la monitorización del paciente nos ayuda enormemente a controlar diferentes aspectos del procedimiento.
En los monitores anestésicos o en las estaciones de anestesia, el análisis de estos gases se suele incluir doble, por un lado, el valoración de los gases frescos (oxígeno, aire e incluso NO2) y los agentes anestésicos. En esta evaluación encontramos dos datos importantes:
- Fracción inspirada: es la concentración que “entra” al paciente y que debería de ser igual o muy parecida a la que marque el vaporizador si mantenemos un flujo de gas fresco adecuado.
- Fracción espirada: es la concentración que evalúa el monitor en la exhalación del paciente y que se corresponde con la concentración en el alveolo.
Es normal que en el equilibrio pueda existir una diferencia de hasta 0,2-0,4% entre los valores inspirados y expirados, aunque con el tiempo y flujos adecuados, tiende a equilibrio siempre.
Conocer estas concentraciones nos puede ayudar a valorar el punto de mantenimiento del paciente ya que una vez alcanzado el plano de hipnosis adecuado podemos utilizar flujos más bajos, disminuyendo el gasto de anestésico, la pérdida de temperatura del paciente y disminuyendo la contaminación ambiental.
Sección Noticias

El grupo EMER colabora con el Safari Madrid y otros veterinarios en las cirugías de dos tigresas para realización de ovariohisterectomía laparoscópica, cediendo equipamiento de alta gama tanto de anestesia como de cirugía.

Los días 11 al 13 de mayo tuvo lugar el congreso de especialidades de AVEPA en formato online. Dentro de este congreso, el Grupo de Anestesia de AVEPA (GAVA) presentó un programa con charlas muy interesantes sobre la fisiopatología del paciente séptico y una actualización sobre la interpretación del lactato.
Cabe destacar, que en el marco de esta reunión de los grupos de trabajo de AVEPA, el lunes 17 de mayo, tuvieron lugar los primeros exámenes de acreditación del Grupo de Anestesia y Analgesia, ¡enhorabuena por el esfuerzo del comité de examen y examinados!

También en este mes de mayo se hizo oficial la noticia del traslado de fechas del Congreso Anual de la Sociedad de Anestesia y Analgesia Veterinaria.
Las fechas propuestas son 26, 27 y 28 de mayo del 2022, manteniéndose la sede en Torremolinos (Málaga).


Comentarios (0)